Qu’est-ce que l’Anemf ?

L’ANEMF est l’Association Nationale des Étudiants en Médecine de France.
Elle regroupe les représentantEs étudiantEs des 37 facultés de médecine de France et plus de 100 associations étudiantes en médecine.
Parmi ces dernières, on compte les BDE, Tutorats, assos écologiques, de solidarité, de santé publique, assos de mobilités étudiantes, assos d’art et culture, assos de sport…
L’ANEMF est adhérente à la FAGE (Fédération des Associations générales Étudiantes) qui regroupe des fédérations de toutes les filières étudiantes.
Missions de l’ANEMF
- Veiller à la défense des droits et intérêts moraux, tant individuels que collectifs, des étudiantes et étudiants en médecine, et de les représenter ;
- Concourir à ce que les études médicales assurent une bonne formation des étudiantes et étudiants en médecine, et faciliter par tous les moyens possibles l’instruction professionnelle des jeunes et futurEs médecins ;
- Assurer l’avenir, tant privé que public, de la profession médicale, et veiller à son développement moral, notamment en lui assurant :
- L’indépendance professionnelle envers toute administration, qu’elle soit publique ou privée,
- Le secret professionnel,
- La liberté de prescription,
- La liberté d’installation,
- Le libre choix du médecin par le malade ;
- Promouvoir l’intégrité scientifique dans la formation, la recherche et le domaine de la santé ;
- Lutter contre toutes les formes de discriminations ;
- Promouvoir un système de santé :
- humain,
- global,
- solidaire,
- équitable,
- universel,
- performant,
- responsable et durable ;
- Favoriser les mobilités professionnelles, notamment par le renforcement des équivalences entre la France et les pays étrangers ;
- Entretenir avec les associations étrangères des relations de bonne entente et notamment d’organiser les échanges étudiants sur les plans national, européen et international ;
- Être une actrice à part entière de la vie de l’université, et établir des liens de bonne entente avec les associations étudiantes visant à défendre leurs étudiantes et étudiants, de manière indépendante de tout parti politique, syndicat et religion ;
- Établir des liens de solidarité entre ses membres ;
- Entretenir de bons rapports avec les autres organisations professionnelles ayant les mêmes idéaux qu’elle, afin d’assurer l’avenir tant privé que public de la médecine ;
- Promouvoir l’égalité des chances et le bien-être des étudiantes et étudiants tout au long des études, et y concourir par toutes ses actions ;
- Réaliser des prestations de services concourant à la réalisation des objets sus-cités ;
- Promouvoir, accompagner et fédérer les initiatives des étudiantes et étudiants en santé concourant à la réalisation des objets sus-cités, dans le respect de ses valeurs.
Organisation de l’ANEMF
L’ANEMF se compose de :
- l’équipe nationale : le bureau national + le conseil de surveillance ;
- l’assemblée générale : composée des “admins reprez” de chaque faculté (nos “reprez natio” de la TEMPO) et les “admins non reprez” (les autres associations adhérentes comme POEMES, POUCE, APOSENTEUR…) ;
- les 90 000 étudiantes et étudiants en médecine.
ToutE étudiante ou étudiant en médecine adhérant à la TEMPO fait donc partie de l’ANEMF !
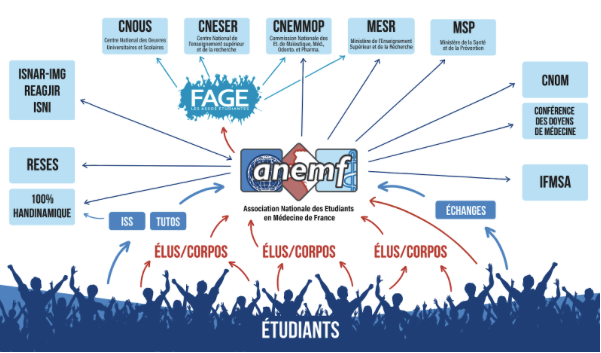
Chaque association représentative locale (à PO : la TEMPO), dans chaque faculté de médecine de France, procède à l’élection de 1 à 3 représentantEs, que l’on appelle “admin ANEMF”.
A Paris Ouest, il s’agit de nos 2 “VP Reprez natio”, au bureau de la TEMPO. Si aucunE des deux n’a de mandat d’éluE en parallèle, l’unE des éluEs en médecine de Paris Ouest occupe la 3ème place d’admin ; c’est ce qui assure la représentativité officielle de la voix de Paris Ouest lorsqu’elle est portée au national.
Grâce à la communication entre les étudiantEs et nos représentantEs (VP Reprez natio, éluEs UFR, éluEs centraux…), les problèmes, les idées d’améliorations et les avis de PO peuvent ainsi être remontés au national. La plupart de ces sujets concernent directement notre vie étudiante et notre cursus local, à Paris Ouest comme dans les autres villes.
Les membres de l’Assemblée Générale (AG) sont invitéEs à assister à des formations, des groupes de travail et des temps d’administration, notamment durant les congrès, pour échanger ensemble. Les remontées POsiennes aident l’AG de l’ANEMF à prendre position. Pour éclaircir les échanges, le Bureau National (BN) de l’ANEMF est chargé de fournir aux admins les éléments objectifs nécessaires.
A la fin de ces temps d’échange, les représentantEs de chaque faculté soumettent au vote une “motion” qui définit une position de l’ANEMF telle qu’iels l’imaginent. Une fois une motion votée à la majorité, elle sera ensuite portée par le Bureau National (BN) de l’ANEMF.

Le BN de l’ANEMF est constitué d’étudiantes et étudiants de diverses facultés, ayant candidaté à l’un des postes du BN, et ayant été éluEs par l’AG (la plupart lors du congrès de juillet : les JEA). En général, plusieurs membres du BN sont en aménagement d’études (césure ou année réalisée en 2 ans) pour la durée de leur mandat.
Son rôle est purement exécutif ; les membres du BN appliquent strictement les décisions prises par l’AG pour guider la structure. Le BN est donc chargé de mener à bien les objectifs de l’ANEMF.
Pour cela, il entretient notamment les relations avec les ministères (Santé et Enseignement supérieur principalement), la Conférence des Doyens de médecine, l’Ordre des Médecins, les syndicats d’internes et professionnels, les hautes structures de l’enseignement supérieur ou du monde de la santé, et les différents partenaires. Le BN accompagne également les associations et éluEs en médecine, au local.
Comment entrer en contact avec l’ANEMF ?
Le premier contact est celui de tes reprez natio, au sein du bureau de la TEMPO !
- Instagram @anemf_po : https://www.instagram.com/anemf_po/
- Facebook : https://www.facebook.com/anemfparisouest
- Mail : etudemedecinepo@tempo-asso.fr
S’iels ne sont pas en mesure de répondre à tes besoins et en fonction de ces derniers, tu seras orientéE vers les bonnes personnes.
En cas de nécessité, il est aussi possible de contacter directement le BN !
Pour cela, tu peux retrouver le mail de chaque membre du BN sur le site de l’ANEMF : https://anemf.org/le-bureau/. Par défaut, si tu ne sais pas à qui t’adresser, il existe un formulaire de prise de contact sur le site.
Tu peux retrouver l’ANEMF sur les réseaux sociaux :
- Instagram @instanemf : https://www.instagram.com/instanemf/
- Facebook : https://www.facebook.com/anemf.org
- X @ANEMF : https://x.com/ANEMF
- LinkedIn : ANEMF | LinkedIn
D’autre part, les congrès sont des moments pour réunir les étudiantes et étudiants en médecine de toute la France au même endroit. On en compte un peu moins de 10 au cours de l’année.
Pendant 3 à 4 jours (du jeudi/vendredi jusqu’au dimanche), des formations, tables rondes, conférences, groupes de travail, permettent de monter en compétence, partager les expertises respectives et mener les réflexions à l’ordre du jour. Ces congrès sont ouverts à n’importe quelLE étudiantE en médecine, même si les admins sont prioritaires pour remplir leur rôle au sein de l’AG.
Pour en savoir plus sur l’ANEMF et tes études de médecine, tu peux consulter le Guide de l’Étudiant en Médecine : GUIDE DE L’ÉTUDIANT EN MÉDECINE 2024-2025 – ANEMF. Actualisé chaque année, il est disponible sur le site de l’ANEMF.
